过去几十年中,甲状腺乳头状癌(PTC)的发病率日益增加。该病已成为女性发病率排在第三位的恶性肿瘤。虽其发病率在不断上升,但死亡率并未增高。这也使得人们更关心 PTC 治疗中的经济成本和心理负担。
以前,无论肿瘤大小如何,PTC 的标准手术方案均为甲状腺全切术。当时研究认为与甲状腺腺叶切除术相比,甲状腺全切术可降低复发率,提高生存率。
然而,进一步的研究并未证实这点。其认为更保守的治疗方式有同样良好的治疗效果。大量数据也发现甲状腺癌存在过度诊断和过度治疗。
因此,过去 12 年中,外科手术方案随之发生极大转变。
在这种背景下,美国哈佛医学院教学医院内分泌外科的 Benjamin C. James 医生等人展开研究,评估指南变化所带来的治疗效果。
对比 PTC 患者中甲状腺全切术和甲状腺腺叶切除术两种术式,旨在了解过去 15 年内,PTC 的外科手术方式是否发生改变。
研究选取 2000 年至 2014 年组织病理学证实为 PTC 且未死亡的患者。分甲状腺全切术组和甲状腺腺叶切除术组。
甲状腺全切术包括甲状腺次全切术、甲状腺近全切术、甲状腺全切术;甲状腺腺叶切除术包括甲状腺腺叶切除术及峡部甲状腺切除术。
其他数据包括性别、种族、诊断年龄。
共有 50487 名 PTC 病例,44537(88.2%)符合纳入标准。女性患者占到 77%,白种人为 81.3%。46% 的患者年龄在 40-59 岁,27.6% 的患者年龄为 20-39 岁。
约 1/3 的患者肿瘤大小<1 cm,8.6% 的患者肿瘤大小>4 cm。约 84.3% 的患者行甲状腺全切术,12.4% 行甲状腺腺叶切除术。
2000 年至 2014 年,PTC 的发病率翻了一倍,从 6.2 人/10 万人增加到 13 人/10 万人。行甲状腺全切术的比例从 2000 年的 78.16% 增加到 2014 年的 85.67%,但甲状腺腺叶切除术则从 16.62% 降至 11.41%。
该趋势表明,与甲状腺全切术相比,甲状腺腺叶切除术比例明显下降。
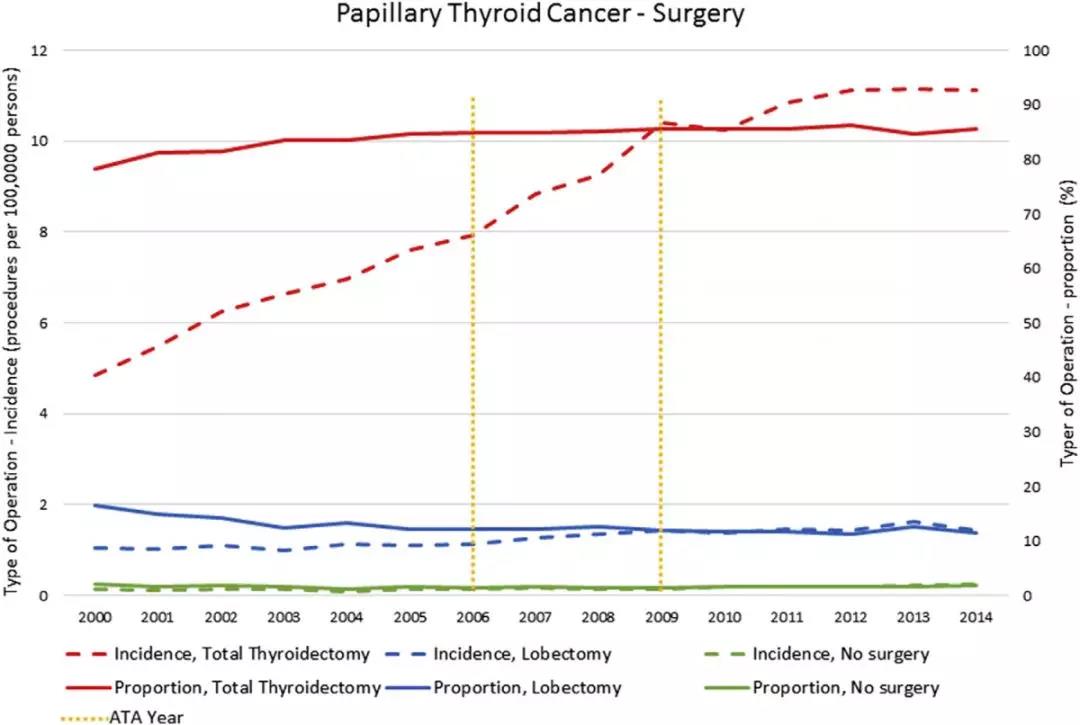 图 1.PTC 行甲状腺全切术与甲状腺腺叶切除术两者术式及其比例。
图 1.PTC 行甲状腺全切术与甲状腺腺叶切除术两者术式及其比例。
实线代表研究期间甲状腺全切术与甲状腺腺叶切除术的比例。
虚线代表研究期间行甲状腺全切术与甲状腺腺叶切除术的变化。
垂直虚线表示 ATA 指南改进的日期。
对于<4 cm 的肿瘤,研究发现行甲状腺全切术的比例每年在增加,而甲状腺腺叶切除术则降低。
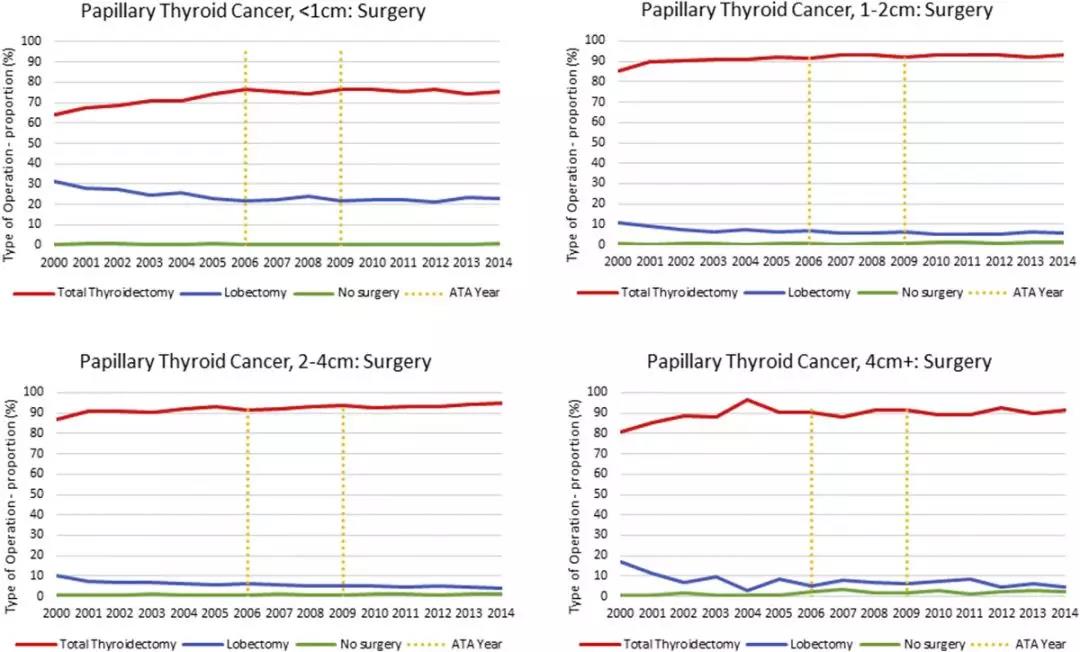 图 2. 不同大小肿瘤行甲状腺全切术与甲状腺腺叶切除术和其对应比例
图 2. 不同大小肿瘤行甲状腺全切术与甲状腺腺叶切除术和其对应比例
(< 1 cm, 1-2 cm, 2-4 cm,> 4 cm)
双变量分析表明,与女性相比,男性患者更可易接受甲状腺全切术;与 40-59 岁的年龄组相比,40 岁以下的患者更易接受甲状腺全切术。而大于 59 岁的患者则更倾向于甲状腺腺叶切除术。
手术方案选择上,不同种族并无明显差异。与较大肿瘤(>4 cm)患者相比,较小肿瘤(<1 cm)患者较少接受甲状腺全切术。但是,肿瘤大小在 1-2 cm 或 2-4 cm 之间的患者比肿瘤>4 cm 的患者更愿意接受甲状腺全切术。
而多变量分析发现,调整年龄、性别、种族等因素的影响下,与较大肿瘤(>4 cm)相比,较小肿瘤患者更易接受甲状腺全切术。
研究证实,过去 15 年内,美国 PTC 的发病率的确在持续增多。由于患者死亡率无明显变化,人们认为发病率的增加主要是由于诊断技术的提高。
虽然在 2006 年-2009 年,ATA 指南建议低风险的较小肿瘤可以考虑甲状腺腺叶切除术或峡部甲状腺切除术。
但是,本研究发现甲状腺全切术的比例增加到 85.67%,而甲状腺腺叶切除术降至 11.41%。
尽管指南认为甲状腺腺叶切除术效果同样有效,也建议微小 PTC 患者行甲状腺腺叶切除术,但甲状腺全切术仍占据主导地位。
